胆囊健康日,教您甄别胆囊疾病的认知错误
胆囊结石、胆囊息肉、胆囊炎是非常常见的胆囊疾病,我国人群的自然发病率达到10%以上。正是因为极为常见而且又是良性疾病,所以无论是否专业,似乎谁都可以指导一番,哪怕观点错到离谱,似乎也不会产生严重后果。再加上一些缺乏正确价值观的商业机构利用网络平台进行故意误导,由此更加导致了一系列关于胆囊疾病的认知错误。时值“胆囊健康日”之际,不妨让我们来一起甄别鉴错!
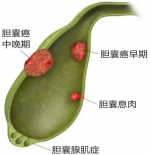
错误一:体检发现的胆结石和胆囊息肉,没有症状就无需治疗。
甄别鉴错:健康体检一般是由全科医师或辅诊技师完成,确实可以达到疾病的初步筛查效果,但发现的异常结果都应该在正规医院的相关专科进行复查,并且由专科医师进行诊治指导,其实这一点众多体检机构在体检报告中也会明文标记。而且疾病是否需要治疗与有无症状并无任何关系,否则就不会发生平时“不痛不痒”,但就医时已发展为“胆囊癌变”的悲剧!
错误二:胆结石的产生是因为饮用水的水质过硬,安装软水机、饮用软化水即可溶解胆结石。
甄别鉴错:胆结石的形成是多种致病因素共同导致的结果,比如遗传、年龄、性别、饮食质量和规律、某些药物、胃肠手术史、细菌感染以及胆囊自身结构和功能异常等等。但是所有致病因素与饮用水并无直接关系,水质情况更对胆结石的治疗无效。
而且因为胆结石的成因复杂、不易溯源,目前也根本没有能够针对所有病因、以一当十的特效药。
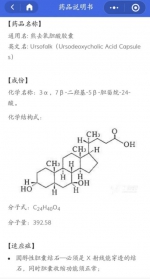
错误三:服用具有“溶石排石”效果的药物可以溶解排出胆结石,根本无需手术。
甄别鉴错:常用的西药为熊去氧胆酸,根据药物说明书中的明确表述,其适用对象主要针对可透X光的胆固醇性结石,但这术后胆结石成分分析多为混合性的临床实际并不相符,临床实践中也证实即使连续服用两年以上,有效率也仅为5.2%。而各种中药“偏方验方”的组方大致类似,临时应用对于缓解腹痛症状确实有效,但是长期服用可能导致胆囊萎缩、结石移位,引发胆管结石、化脓性胆管炎、胆源性胰腺炎,甚至增加癌变风险。
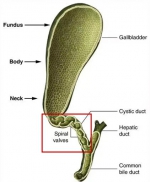
错误四:和泌尿系结石一样,胆结石也可以采用体外碎石的方法治疗,根本无需手术。
甄别鉴错:正解恰恰相反,与泌尿系结石不同,因为胆囊胆道在腹腔内位置较深、胆囊出口具有细长螺旋瓣结构以及胆管出口的三道括约肌限制,体外超声碎石方法对于胆囊、胆道结石并不适用。
所以,2021年全国肝胆外科领域顶尖专家们联合发表的最新版《胆囊良性疾病外科治疗的专家共识》,根本不推荐使用药物溶石、排石和体外冲击波碎石等手段治疗胆结石。
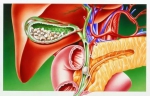
错误五:“保胆取石”是治疗胆囊结石的高新技术,可以只取出结石而成功保留胆囊。
甄别鉴错:所谓“保胆手术”并非什么玄奇神秘的高新技术,事实上,这种手术长期处于巨大争议之中,甚至早已经被国际医学指南所抛弃,但唯独在我国这个特殊的医疗环境中颇具市场。
有专家检索最全面权威的医学文献数据库PubMed后发现,近年来全世界关于开展“保胆取石”的医学文献全部来自于我国,而且文献中对于“保胆取石”有效性和安全性的临床研究均缺乏完善的试验设计和严谨的数据处理。“保留胆囊”无非是我国传统文化中追求所谓“完整、圆满”的思想在医学领域中的投射,也是部分医疗机构罔顾医学原则、一味迎合市场需求的畸形产物。
其实医学界也一直从未放弃为患者保留胆囊的尝试,但正是众多医者通过回顾总结多年来的尝试结果、综合分析国内外临床资料和研究进展之后发现,胆囊一旦出现结石,其结构和功能肯定存在病变,一定不再是健康状态,保胆手术也根本无法干预结石的复杂成因,并且手术损伤必然会破坏胆囊基本功能和完整结构,造成的炎症改变会持续存在、无法逆转,结石复发的风险一定更高,而继发于保胆取石术的胆囊癌病例更是屡见不鲜。所以,我国顶尖肝胆外科专家们才在全国发布的《胆囊良性疾病外科治疗的专家共识》和《胆囊癌诊断和治疗指南》中明确提出:“保胆取石”手术已经成为胆囊癌的重要危险因素,反对实施“保胆取石”手术,手术切除胆囊是胆囊良性疾病的唯一治愈性手段。
错误六:既然“保胆取石”避免不了胆囊癌变风险,那么“保胆取息肉”通过术中快速冰冻病理检查明确息肉的良恶性,如果是良性便可以保留胆囊,这一定是科学而严谨的。
甄别鉴错:“术中快速冰冻病理检查明确息肉性质”其实正是最大的话术陷阱。胆囊息肉是胆囊息肉样病变的简称,包括一系列性质完全不同的疾病,大致可分为肿瘤性和非肿瘤性,与胆结石一样,胆囊息肉同样是胆囊癌的高危因素,术中快速冰冻病理检查确实能对息肉性质进行初步判断,但将同样具有癌变风险的胆囊旷置一旁不做任何诊察,正仿佛仅仅通过品鉴鸡蛋的味道又如何能够判断母鸡的性格呢?所以,当胆囊息肉达到手术标准之后,更应该果断整体切除胆囊并通过病理检查分别明确胆囊和息肉的性质。
错误七:既然胆囊结石、胆囊息肉、胆囊炎均有导致胆囊癌的风险,患者尽可以经常检查腹部B超、CT、磁共振,一旦发现癌变苗头再做切除也未尝不可啊。
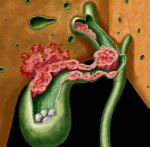
甄别鉴错:胆囊癌的自然发病率约1/10万,居我国消化系统肿瘤的第6位。约85%的胆囊癌患者合并胆结石,胆囊结石人群患胆囊癌的风险是无胆囊结石人群的13.7倍,可见胆结石是胆囊癌首当其冲的诱因;此外,导致胆囊癌的主要危险因素还包括胆囊息肉、胆囊慢性炎症、“保胆取石”手术、先天性胆道畸形、胆囊腺肌增生、胆道感染、肥胖与糖尿病、女性、年龄增长、吸烟以及家族史等等。
胆囊癌的特点是发病隐匿,缺少特异性症状,无论各种影像检查还是化验指标均无早期警示或诊断意义,往往发现时就已达晚期。胆囊癌的另一特点是恶性程度高、侵袭性强,不仅可以直接浸润毗邻的肝脏、胃肠,还可以通过淋巴、血液、胆管等多种途径发生全身转移。胆囊癌的治疗又非常棘手,无论手术或放化疗的效果都相当有限,平均5年生存率低于5%,平均生存时间仅为5至8个月!
但与此同时,胆囊癌又是少数几种可以通过早期手术而达到根本性预防的恶性肿瘤之一,只要患有胆结石、胆囊息肉等疾病都应该前往专科诊治,遵医嘱择机果断手术。
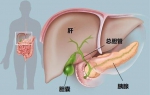
错误八:据说胆囊具有产生胆汁、排除毒素、消化食物的重要功能,存在的就是必需的,不能轻易切除胆囊。
甄别鉴错:胆汁是由肝脏分泌的,经肝总管运输至胆囊内被黏膜吸收大部分的水和电解质,仅保存浓缩10倍的有效成分,胆汁的颜色也从金黄色变为棕黄色或墨绿色。当进食3~5分钟后,胆囊受体液和神经调节,收缩产生压力,促使胆汁排入十二指肠,同时也可以将胆道内的细菌一起排入肠道,胆囊也通过容纳和排出胆汁以维持胆道内正常压力平衡,胆囊粘膜还可以分泌少量的粘蛋白和免疫球蛋白,使胆汁容易排出,对于胆道和肠道的免疫防御可能具有意义。胆汁进入十二指肠后通过乳化作用使食物中脂肪分解成细小微滴,即将食物中脂肪由大变小,有助于增加胰脂肪酶的分解效果,促进脂溶性维生素A、D、E、K的吸收,抑制肠内致病菌和内毒素,刺激肠道蠕动并中和胃酸。
可见,胆囊并不产生胆汁,不直接消化食物,胆囊切除也并不会影响胆汁本就微乎其微的免疫防疫作用。
但是,健康胆囊的生理功能依然需要重视,在规范的专业指导下以科学的方式持久地保护胆囊正常形态与功能,这才是“保胆”概念的真谛。
错误九:胆囊切除手术风险很大,术后还会引起很多后遗症,比如结肠癌、糖尿病、胆管结石、腹泻等等,所以胆囊是不能切除的。
甄别鉴错:上述种种论调在网络中极为常见,而且往往连带着鼓吹“保胆”或“排石”,但这些陈词滥调的命门在于,根本没有可靠的科学研究和翔实的数据分析作为依据,一两条“理论”、“假说”便是其全部的底气。
首先,所有医学治疗手段均有不同程度的风险,凡是吹嘘绝对安全、包治包好的神术便与骗术无异,胆囊切除作为胆囊良性疾病的金标准术式,其安全性、有效性与合理性是得到全世界医学领域公认的。
其次,结肠癌与胆囊疾病的病因均尚未完全明晰,国内外也均无可靠的队列研究可以证实胆囊切除与结肠癌的因果关系,所谓“次级胆汁酸理论”仍需要循证医学的支持;胆囊的生理功能与糖尿病的病理基础并无关联,同样也暂未发现临床资料支持这一草率观点;胆囊结石与胆管结石只是在病理基础方面具有交集,但组分及成因仍然具有相当差异;胆囊切除后出现腹泻更非必然,主要原因系缺少胆囊后肠道蠕动增加、脂肪分解受到影响而产生的暂时性功能不适,会在短期内出现肠鸣增加、便次增多、大便松散、颜色发黄等现象,随着人体功能的弥补代偿,可逐渐自行好转。
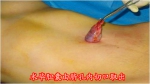
错误十:胆囊切除是一个大手术,对身体的元气损害极大。
甄别鉴错:在手术分级管理制度中,腹腔镜胆囊切除术确实属于3级大手术的范畴,但随着手术技术与医学理念的进步,已经属于微创手术的腹腔镜胆囊切除术也迎来了2.0时代——极致微创效果的经脐单孔腹腔镜手术,这种手术使用直径3∼5毫米的腹腔镜器械,通过设计在脐孔中的唯一细小切口完成手术,配合切口美容缝合,瘢痕被脐孔的自然皮肤皱褶完美遮盖,术后1∼2天即可出院,远期对生活、运动、饮食无任何影响,更不存在所谓的“损伤元气”。
面对形形色色的电信网络诈骗犯罪,我们可以通过安装国家反诈中心APP进行防范预警、举报取证。但是面对更加普遍的医疗话术陷阱与认知误区,我们一样有办法来甄别鉴错!请您——
网络专家献殷勤,道听途说别上心,
正规医院看专科,放心托胆是真金!
作者:王博 安萌
图片:张明欢
编辑:张楠
版权声明:本网注明来源为“西安网”的文字、视频、图片内容,版权均属本站所有,如若转载,请注明本文出处:http://www.xiancity.cn 同时本网转载内容仅为传播资讯,不代表本网观点。如涉及作品内容、版权和其它问题,请与本网站联系,我们将在第一时间删除内容。